Артроз - бұл тіндердегі деградациялық өзгерістердің дамуына байланысты буынның біртіндеп бұзылуымен сипатталатын ауру. ДДСҰ-ның айтуынша, планетаның әрбір оныншы тұрғыны осындай проблемаға тап болады. 50 жылдан кейін аурудың пайда болу қаупі шамамен 30% құрайды, ал 70 жасқа дейін ол 80-90% жетеді.
жалпы ақпарат
Артроз - бұл тек буындарға ғана емес әсер ететін созылмалы, ұзаққа созылатын процесс. Ол алға жылжыған сайын дистрофиялық және деградациялық өзгерістер көмекші аппаратқа да әсер етеді. Процесс барысында пациент шеміршек пен сүйек тіндерінің қабынуымен, буын капсуласымен және периартикулярлық бурса, сондай-ақ олармен байланыстағы бұлшық еттер, байламдар және тері асты тіндерімен бетпе-бет келеді.
Локализацияға қарамастан, патологиялық процесс бір схемаға сәйкес жүреді. Біріншіден, тіннің қалыңдығында шеміршектің өсу және бұзылу процестері арасындағы тепе-теңдік бұзылып, тепе-теңдік дистрофия мен кері даму (деградация) пайдасына ауысады. Осы кезде шеміршектің микроқұрылымында көзге сезілмейтін өзгерістер пайда болады, бұл оның жұқаруы мен жарылуына әкеледі.
Ауру асқынған сайын буын икемділігін жоғалтады және тығыз болады. Бұл оның сіңіру қабілетін төмендетеді, қозғалыс кезінде діріл мен микротраумалар әсерінен тіндердің зақымдану жылдамдығы үнемі артып отырады. Шеміршекті қабаттың жіңішкеруі сүйек құрылымдарының белсенді өсуіне түрткі болады, нәтижесінде буынның тегіс бетінде шиптер мен шығыңқы жерлер пайда болады - остеоартрит дамиды. Қозғалыстар шектеулі және ауыр болады. Зақымдалған аймақты қоршаған бұлшықеттің спазмы дамып, ауырсынуды күшейтеді және аяқ-қолды деформациялайды.
Аурудың кезеңдері
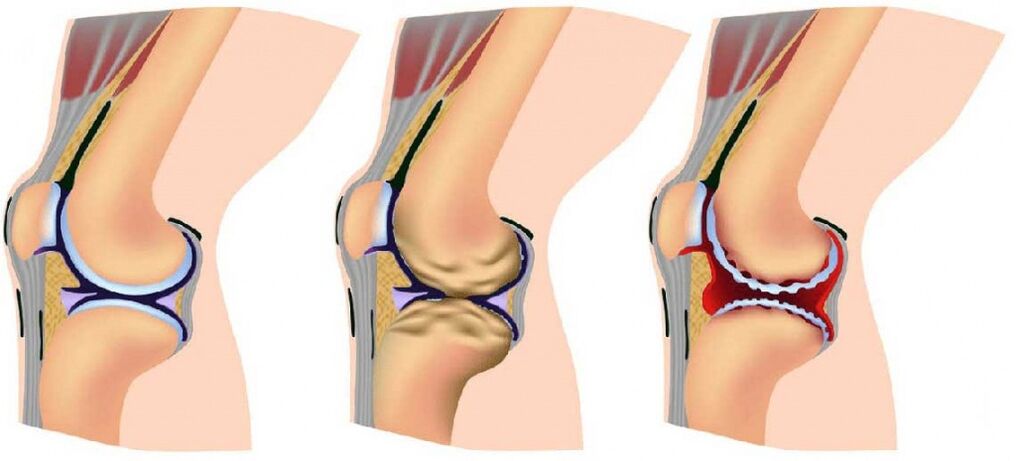
Буындардың артрозы біртіндеп дамиды және процесте аурудың ауырлығын анықтайтын үш дәйекті кезең бар:
- 1 кезең: патология рентген немесе ультрадыбыстық зерттеу кезінде анықталмайды, дегенмен деструкция процестері басталды; бірлескен сұйықтықтың құрамы өзгереді, нәтижесінде тіндер аз қоректік заттар алады және сезімтал болады; зардап шеккен аймақтағы стресстің жоғарылауы қабынуды (артрит) және ауырсынуды тудырады;
- 2 кезең шеміршекті тіндердің белсенді бұзылуымен сипатталады, және артикулярлық аймақтың шеттерінде сүйектердің тікенектері мен өсінділері пайда болады (беттердің жанасу аймағы); осы уақытта ауырсыну дағдыға айналады, ал қабыну процестері неғұрлым күшті немесе әлсіз болады; буынмен байланысты бұлшықеттердің спазмы мезгіл-мезгіл байқалады;
- 3 кезең: бұзылу аймақтары шеміршектің бүкіл бетіне дерлік әсер етеді, буын аймағы деформацияланған, зақымдалған аяқ өз осінен ауытқып кетеді; қозғалыс ауқымы төмендейді, ал байламдар әлсіреп, қысқа болады.
Кейбір сарапшылар артроздың дамуының IV кезеңін де анықтайды. Ол буынның толықтай қозғалмайтындығымен сипатталады.
Көрулер
Аурудың себептеріне байланысты біріншілік және екіншілік артроздар ажыратылады. Бірінші жағдайда, патология бейімділік факторларының күрделі әсерінің фонында дербес туындайды. Екінші формасы басқа аурулардың салдары болып табылады және келесі топтарға бөлінеді:
- метаболикалық бұзылулардан немесе эндокриндік аурулардан туындаған бірлескен зақым (подагра, қант диабеті, акромегалия, гиперпаратиреоз);
- туа біткен патологиямен байланысты деструкция (Пагет ауруы, жамбастың туа біткен дислокациясы, сколиоз, гемофилия және т. б. );
- сынықтар, жарықтар, некротикалық процестер немесе хирургиялық операциялар аясында пайда болған, сонымен қатар кәсіптің ерекшеліктерінен туындайтын жарақаттан кейінгі артроз.
Патологиялық процестің оқшаулануына байланысты артроздың ең көп талап етілетін жіктемесі:
- гонартроз: тізенің зақымдануы, оның бір түрі - паллет-феморальды артроз - жамбас пен пателла арасындағы буынның бұзылуы;
- тобық буынының артрозы: ауыр жүктеме және жиі жарақат алу аясында пайда болады;
- аяқ буындарының артрозы: көбінесе аяқпен түйіскен жердегі бас бармақ зақымдалады; зақымдану подагра немесе hallux valgus фонында дамиды;
- иық артрозы иықтың зақымдануымен сипатталады және көбінесе дене белсенділігінің жоғарылауы (жүктеушілер, спортшылар, құрылысшылар) аясында жас кезінде пайда болады;
- коксартроз: жамбас буынының зақымдануы; бұл бір жақты және екі жақты болуы мүмкін және 50 жастан асқан адамдарда мүгедектіктің ең көп таралған себептерінің бірі болып табылады;
- омыртқа артрозы: омыртқалар арасындағы шеміршекті дискілерді бұзу, көбінесе мойын мен бел омыртқаларына әсер етеді;
- қол буындарының артрозы: саусақтардың буындары жиі зардап шегеді, менопаузадағы әйелдер әсіресе патологияға сезімтал;
- темперомандибулярлық қосылыстың артрозы: сирек кездеседі, көбінесе дұрыс емес протездеу салдарынан созылмалы қабыну аясында;
- Локтя артрозы: аурудың сирек кездесетін түрі, көбінесе осы аймақтың жарақаттарымен байланысты.
Даму себептері
Артрозды дамытудың негізгі факторы - бұл бастан өткен жүктеме мен буынның осы жүктемеге қарсы тұру қабілеті арасындағы сәйкессіздік. Жедел немесе созылмалы, бұл процесс міндетті түрде тіндердің жойылуына әкеледі.
Кез-келген локализацияның артрозын дамыту қаупін арттыратын себептердің тізіміне мыналар кіреді:
- тұқым қуалаушылық;
- эндокриндік патология (қант диабеті);
- артикулярлық аппараттардың жарақаттары: көгерулер, дислокация, артикулярлық қапшық ішіндегі сүйектердің сынуы немесе жарықтары, байламдардың толық немесе ішінара жарылуы, еніп кететін жаралар;
- кәсіпке байланысты буындардағы стресстің тұрақты жоғарылауы;
- семіздік;
- гипотермия;
- буындардың кейінге қалдырылған қабыну аурулары: жедел артрит, туберкулез және т. б. ;
- бірлескен қан кетулер жиі болатын қан аурулары (гемофилия);
- гормоналды деңгейдің күрт өзгеруі (жүктілік, менопауза);
- атеросклероз, варикозды тамырлар, тромбофлебит және т. б салдарынан болатын жергілікті қанайналым бұзылыстары;
- аутоиммунды аурулар (ревматоидты артрит, жүйелік қызыл жегі және т. б. );
- дәнекер тіндік дисплазия (туа біткен патология, қоса жүретін, шамадан тыс буын қозғалғыштығы);
- тірек-қимыл аппаратының туа біткен патологиялары (жалпақ табан, дисплазия немесе жамбас буынының туа біткен дислокациясы және т. б. );
- 45-50 жастан жоғары (тәуекелдердің жоғарылауы коллаген синтезінің төмендеуімен байланысты);
- остеопороз (сүйектің жоғалуы);
- дененің созылмалы интоксикациясы (ауыр металдардың, есірткінің, алкогольдің тұздарын қоса);
- буындарға хирургиялық араласу.
Белгілері
Артроздың белгілері іс жүзінде оның себебі мен локализациясына байланысты емес, өйткені буындардағы өзгерістер сол сценарий бойынша жүреді. Ауру біртіндеп дамып, өзін көрсете бастайды, шеміршекке айтарлықтай зақым келген кезде.
Қиындықтың алғашқы белгілерінің бірі - қозғалыс кезінде проблемалық аймақтағы дағдарыс. Бұл көбінесе тізе немесе иыққа әсер еткенде пайда болады. Сонымен қатар, адам ұзақ уақыт әрекетсіздіктен кейін, мысалы, таңертең қозғалғыштығының аздап төмендеуін сезінуі мүмкін.
Артрозмен қандай белгілер пайда болғанын сұрағанда, науқастардың көпшілігі ауырсынуды атайды. Бастапқыда, елеусіз және әлсіз, біртіндеп күш алады, қалыпты қозғалысқа жол бермейді. Патологияның сатысы мен локализациясына байланысты адам:
- басталатын ауырсыну: буын ұзақ уақыт әрекетсіз болғаннан кейінгі алғашқы қозғалыстар кезінде пайда болады және шеміршек бетінде жойылған тіндердің жұқа қабықшасының пайда болуымен байланысты; жұмыс басталғаннан кейін фильм қозғалады, ал ыңғайсыздық жоғалады;
- ұзаққа созылған физикалық жүктеме кезіндегі ауырсыну (тұру, жүру, жүгіру және т. б. ): буынның амортизациялық қасиеттерінің төмендеуіне байланысты пайда болады;
- ауа-райының ауыруы: төмен температура, ылғалдылық, атмосфералық қысымның өзгеруі;
- түнгі ауырсыну: веноздық тоқырауға және сүйек ішіндегі қан қысымының жоғарылауына байланысты;
- бірлескен блокада: буын қуысында орналасқан шеміршек немесе сүйек бөлігінің бұзылуына байланысты өткір, қатты ауру.
Артроз дамыған сайын симптомдар байқала бастайды, пациент келесі белгілерді байқайды:
- таңертеңгі қаттылықтың жоғарылауы;
- ауырсынудың күшеюі және ұзақтығы;
- ұтқырлықтың төмендеуі;
- сүйектің өсуіне байланысты буынның деформациясы;
- сүйектер мен оның айналасындағы тіндердің деформациясы: аяқ-қол мен саусақтарда процесс айқын көрінеді, олар айтарлықтай қисық болады.
Қабыну қосылған кезде, зақымдалған аймақ ісініп, қызарады және ұстағанда ыстық болады. Оған басу ауырсынудың күрт өсуін тудырады.

Талдау және диагностика
Артрозды ортопедиялық хирург анықтайды. Ол шағымдар мен анамнезді анықтау үшін науқасқа егжей-тегжейлі сауалнама жүргізеді. Дәрігер алғашқы белгілердің пайда болу уақыты мен олардың даму жылдамдығы, алған жарақаттары мен аурулары, туыстарында осындай проблемалардың болуы туралы егжей-тегжейлі сұрайды.
Жалпы қан анализі артрозбен бірге жүретін қабыну процесін анықтауға мүмкіндік береді.
Негізгі диагностикалық әдіс - рентгенография. Суретте келесі белгілер жақсы көрінеді:
- түйісетін кеңістіктің тарылуы;
- жанасатын сүйектердің контурын өзгерту;
- зақымдалған аймақта сүйек құрылымының бұзылуы;
- сүйектің өсуі (остеофиттер);
- аяқтың немесе саусақтың осінің қисаюы;
- қосылыстың сублаксациясы.
Толығырақ диагноз қою үшін келесілерді тағайындауға болады:
- компьютерлік томография (КТ);
- магниттік-резонанстық томография (МРТ);
- Бірлескен ультрадыбыстық зерттеу;
- артроскопия (кішкене пункция арқылы салынған камера көмегімен артикулярлық қуысты ішкі тексеру);
- сцинтиграфия (радиофармацевтикалық препараттарды енгізу арқылы сүйектердің күйін және ондағы метаболизмді бағалау).
Егер аурудың қайталама сипатына күдік болса, тиісті сынақтар мен тар мамандардың кеңестері тағайындалады.
Буындардың артрозын емдеу
Буындардың артрозын емдеу әдісін таңдау аурудың себептеріне, оның кезеңіне және белгілеріне байланысты. Дәрігерлердің арсеналында:
- дәрі-дәрмектер;
- дәрілік емес емдеу;
- хирургиялық әдістер.
Сонымен қатар, пациенттен буындардың одан әрі зақымдануын азайту үшін қатаң диета мен өмір салтын түзету талап етіледі.
Есірткіні емдеу
Артрозға дәрі тағайындаудың екі негізгі мақсаты бар:
- ауырсыну мен қабынуды жою;
- шеміршек тінін қалпына келтіру немесе, кем дегенде, одан әрі дегенерацияны тоқтату.
Науқастың жағдайын жеңілдету үшін әр түрлі дәрі-дәрмектер қолданылады:
- таблетка, инъекция, май немесе суппозиторий түріндегі стероидты емес қабынуға қарсы препараттар; олар ауырсынуды және қабынуды жақсы жеңілдетеді;
- гормондар (кортикостероидтар): қатты ауыру үшін көрсетілген және көбінесе буын қуысына тікелей енгізіледі;
- басқа анальгетиктер, мысалы, спазмолитикалық: бұлшықеттерді босаңсыту арқылы ауырсыну деңгейін төмендетуге көмектеседі;
Есте сақтау маңызды: ауырсынуды жеңілдетудің барлық түрлері науқастың жағдайын жеңілдету үшін ғана қолданылады. Олар шеміршектің күйіне әсер етпейді және ұзақ уақыт қолданған кезде олар оның жойылуын тездетеді және ауыр жанама әсерлер тудырады.
Қазіргі кезде буындарды қалпына келтіруге арналған негізгі дәрілер - хондропротекторлар. Олар шеміршектің қоректік заттармен қанықтырылуына ықпал етеді, ақша айналымын тоқтатады және жасушалардың өсу процестерін бастайды. Қаражат аурудың дамуының ерте және орта кезеңдерінде ғана әсер етеді және үнемі ұзақ уақыт қолданылуға жатады.
Хондропротекторлардың әсерін күшейту үшін тіндердегі микроциркуляцияны жақсартатын дәрілер және антиэнзим агенттері көмектеседі. Біріншілері зақымдалған аймақты оттегімен және қоректік заттармен жақсы қамтамасыз етеді, ал екіншілері тіндердің бұзылу процестерін баяулатады.
Нақты дәрілерді таңдау, олардың мөлшері мен енгізу режимі дәрігердің міндеті болып табылады.
Есірткісіз емдеу
Дәрілік емес емдеу келесі әдістерді қамтиды:
- физиотерапия:
- соққы толқыны терапиясы: ультрадыбыстық әсер ету арқылы сүйектің өсуін бұзады және қан айналымын ынталандырады;
- автоматтандырылған электромиостимуляция: бұлшықет жиырылуын ынталандыру үшін электрлік импульстарға әсер ету;
- ультрафонофорез: ультрадыбыстық әсерді дәрілік заттарды қолданумен біріктіру;
- озон терапиясы: буын капсуласына арнайы газ қоспасын енгізу;
- физиотерапия;
- механотерапия: тренажерларды қолдана отырып жаттығу терапиясы;
- стрессті азайту үшін буындарды созу;
- массаж.
Хирургия
Көбінесе аурудың ауыр кезеңінде хирургтің көмегі қажет. Патологиялық процестің оқшаулануына және зақымдану дәрежесіне байланысты мыналарды тағайындауға болады:
- пункция: сұйықтықтың бір бөлігін алып тастаумен және егер көрсетілген болса, дәрі-дәрмектерді енгізумен буынның пункциясы;
- түзету остеотомиясы: сүйектің бір бөлігін алып тастау, содан кейін буыннан жүктемені жеңілдету үшін басқа бұрышпен бекіту;
- эндопротездеу: зақымдалған буынды протезбен ауыстыру; өте жетілдірілген жағдайларда қолданылады.
Балалардағы артроз
Остеоартрит егде жастағы адамдардың ауруы болып саналады, бірақ бұл балаларда да болуы мүмкін. Патологияның ең көп таралған себептері:
- дәнекер тіннің туа біткен патологиясы;
- ауыр жарақаттар;
- тұқым қуалаушылық;
- метаболикалық бұзылулар және ішкі секреция бездерінің жұмысы;
- ортопедиялық бұзылулар (жалпақ табан, сколиоз және т. б. );
- артық салмақ.
Балалардың артрозы сирек ауыр симптомдармен бірге жүреді: ауырсыну табиғатта ауырады, ал функциялардың қаттылығы мен шектелуі іс жүзінде жоқ. Дистрофиялық өзгерістер рентген, МРТ және ультрадыбыстық зерттеу кезінде анықталады. Емдеу процесінде ересектердегідей құралдар қолданылады. Жаттығу терапиясы мен физиотерапияға барынша назар аударылады, өйткені олар жас кезінде олар әсіресе тиімді. Емдеу болмаса, ауру ерте ме, кеш пе мобильділіктің толық жоғалуымен дамыған сатыға ауысады.
Диета
Диета - бұл артрозды емдеудегі маңызды факторлардың бірі. Егер сізде артық салмақ болса, буындардағы стрессті азайту үшін оны азайту керек. Бұл жағдайда калория тапшылығы бар теңдестірілген диета тағайындалады. Дене салмағының индексіне қарамастан, дәрігерлер:
- жылдам көмірсулар (қант, десерттер, ұн);
- алкогольдік сусындар;
- дәмдеуіштер;
- бұршақ тұқымдастар;
- қою шай мен кофе;
- шамадан тыс майлы және ащы тағамдар.
Консервілер мен қосалқы өнімдер алынып тасталмайды, бірақ едәуір шектеулі, сонымен қатар тұз. Остеоартрит үшін тамаша тамақтану мыналарды қамтиды:
- майсыз ет;
- балық және теңіз өнімдері;
- жұмыртқа;
- сүт өнімдері;
- зығыр және зәйтүн өсімдік майлары;
- көкөністер мен жемістер, көкөністердің көп мөлшері;
- орташа мөлшерде жарма, қатты бидай макарондары;
- құрамында жоғары мөлшерде коллаген бар өнімдер (желе, ет, көк шел, желе).
Профилактика
Артрозды емдеуден гөрі оның алдын алу оңайырақ. Буындарыңызды бірнеше жылдар бойы сау ұстау үшін ұсынылады:
- белсенді өмір салтын ұстану;
- жаттығуларды үнемі жасап, бассейнге барыңыз;
- дұрыс тамақтану, омега-3 пен коллагенді жеткілікті мөлшерде тұтыну;
- BMI нормасынан аспаңыз;
- ыңғайлы аяқ киім киіңіз.
Егер ауру ерте сатыда диагноз қойылса, санаторлық-курорттық емдеуден үнемі өту, сондай-ақ кәсіби тәуекел факторларын болдырмау ұсынылады: ұзақ тұру, ауырлықты көтеру, діріл.
Салдары мен асқынулары
Остеоартрит өте баяу жүреді. Дәрігердің нұсқамалары орындалған кезде, оның жүрісі едәуір баяулайды, бұл буындардың қозғалғыштығын әлдеқайда ұзақ сақтауға мүмкіндік береді. Қайтымсыз салдары емделусіз дамиды:
- буынның қатты деформациясы;
- толық жоғалтуға дейін мобильділіктің төмендеуі (анкилоз);
- аяқтың қысқаруы (тізе немесе жамбас буынының зақымдалуымен);
- сүйектердің деформациясы, аяқ-қолдың қисаюы.
Болжау
Артроздың болжамы аурудың формасына, дәрежесіне және емдеу сапасына байланысты. Патология - мүгедектіктің ең көп таралған себептерінің бірі, ал алдыңғы қатарлы жағдайларда қозғалу қабілеті және өзін-өзі күту. Тізе мен жамбас буындарының қатты зақымдануымен науқас мүгедектіктің бірінші немесе екінші тобын алады (зақымдану сатысы мен деңгейіне байланысты).














































